La dépression est une pathologie très fréquemment prise en charge par le généraliste. Les dernières grandes enquêtes et recommandations ne sont pas récentes. Cette enquête avait pour but d’actualiser quelques données sur les connaissances et sur les pratiques des généralistes.
Le sujet a intéressé, puisque nous avons eu 400 réponses, mais, par comparaison avec nos autres enquêtes, les hommes et les «plus de 55 ans» ont été moins nombreux (28% et 24%).
Diagnostic de dépression
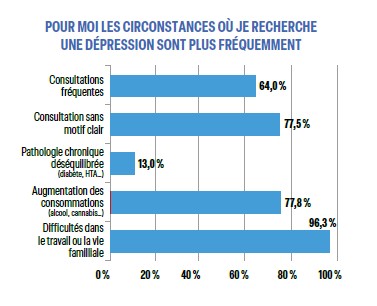
Nos premières questions portaient sur le diagnostic et en particulier sur les signes d’appel vers la dépression lorsqu’elle ne constitue pas la plainte exprimée. Les six signes physiques que nous avons cités font rechercher une dépression par la majorité des répondeurs, avec, par ordre de fréquence, troubles du sommeil (96,8%), fatigue (92,5%), troubles de l'appétit (80,3%), difficultés de concentration (78,3%), dysfonction sexuelle (61,5%) et douleurs physiques (tête, dos, abdomen…) (61,0%). De même, parmi les circonstances qui font rechercher une dépression, cinq étaient fréquemment retenues par les répondeurs : difficultés dans le travail ou la vie familiale (96,3%), augmentation des consommations (alcool, cannabis…) (77,8%), consultation sans motif clair (77,5%) et consultations fréquentes (64,0%). Le déséquilibre d'une pathologie chronique n’était retenu que par 13%.
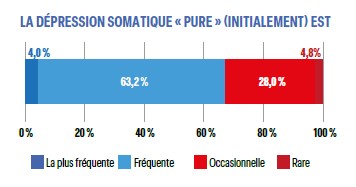
Il a été montré que les signes somatiques sont la présentation initiale d’une majorité de dépressions, toutefois seuls 4% des répondeurs identifient ce que nous avons résumé par le terme de « dépression somatique "pure" (initialement) » comme «la plus fréquente». Au total, si nos répondeurs sont dans l’ensemble plutôt bien informés concernant les dépressions à expression somatique, certains aspects semblent sous-estimés.
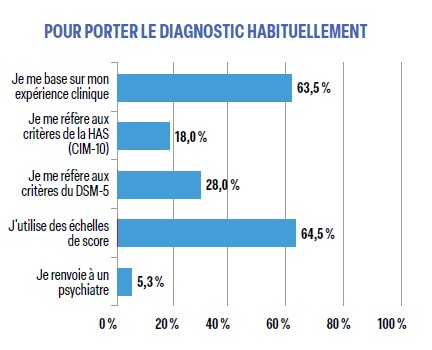
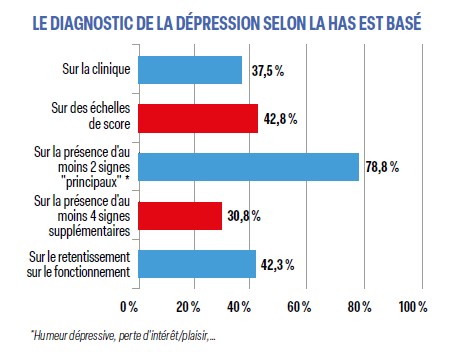
Concernant la manière de diagnostiquer la dépression, la HAS indique que «le diagnostic est avant tout clinique» (suivant la CIM-10 ou le DSM-5) et que «les outils d’évaluation standardisés sont des aides au diagnostic qui doivent être soumis au jugement du clinicien». Nos répondeurs semblent faire autant confiance aux échelles de score (64,5%) qu’à leur expérience clinique (63,5%) et semblent ignorer les définitions diagnostiques (CIM-10 ou DSM-5). Ils ne semblent pas tous connaître de manière claire les caractéristiques d’un « épisode dépressif caractérisé » dont, selon la HAS, le diagnostic est basé sur la clinique (seulement 37,5% de bonnes réponses en général, mais plus fréquentes chez les anciens et les hommes). Il suffit de deux signes principaux (humeur dépressive, perte d’intérêt, abattement, perte d’énergie, augmentation de la fatigabilité) et deux autres symptômes, et, bien sûr, « un changement par rapport au fonctionnement antérieur » (noté par seulement 42% des répondeurs, 2 fois plus les jeunes que les anciens).
Dépression post-partum
Depuis quelques années les autorités ont augmenté les mesures pour favoriser le dépistage des dépressions post-partum.
La majorité des répondeurs déclarent rechercher les signes de dépression du post-partum lors du suivi du nourrisson (76,8%, les jeunes plus fréquemment) plutôt que lors de l’entretien postnatal précoce (EPP, 20,8%) ou par une relance des patientes à 3–8 semaines (10,8%). Mais notons que l’EPP, obligatoire entre la 4e et la 8e semaine post-partum depuis juillet 2022 est peut-être plus pratiqué par d’autres personnels médicaux que les généralistes libéraux ; en particulier il est pratiqué par 40% des non libéraux (vs. 16%) de notre enquête. Un grand nombre de nos répondeurs (48%) indiquent également qu’ils recherchent une dépression s’ils constatent une plainte.
Évaluation de la gravité
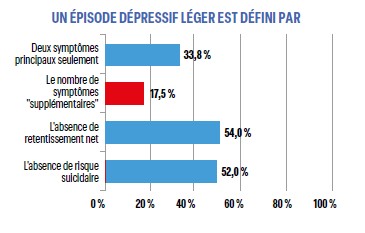
La prise en charge dépend de la classification de l’épisode. L’épisode léger est défini par le nombre minimum de symptômes nécessaires au diagnostic (2 symptômes principaux, 2 symptômes supplémentaires et un retentissement limité à un effort supplémentaire pour assurer les activités ordinaires). Ces critères sont manifestement insuffisamment connus puisque moins de la moitié des répondeurs notent « Deux symptômes principaux seulement » (33,8%), « le nombre de symptômes supplémentaires » (17,5%), « l'absence de retentissement net » (54,0%) et « l'absence de risque suicidaire » (52,0%). Notons que si le risque suicidaire existe même pour les dépressions légères et qu’il n’est pas exclu formellement dans la définition, toutefois la présence d’idées suicidaires ne semble pas compatible avec un « retentissement léger » ni un classement en dépression légère « reposant sur le jugement du clinicien ».
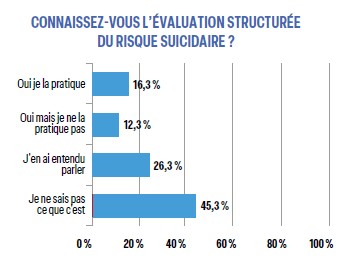
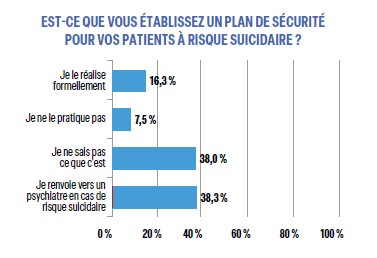
L’évaluation structurée du risque suicidaire est très mal connue et seuls 16,3 % des répondeurs (surtout jeunes) la pratiquent. Également, seuls 16,2 % de répondeurs (les hommes 2 fois plus que les femmes) établissent un plan de sécurité pour leurs patients à risque suicidaire, 38 % ne savent pas ce que c’est et 38 % adressent au psychiatre en cas de risque suicidaire.
Prise en charge des patients
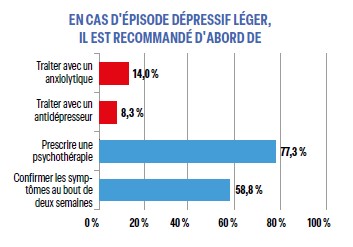
Les modalités de la prise en charge des épisodes dépressifs légers est plus conforme aux recommandations de la HAS avec 84% de répondeurs prescrivant une psychothérapie. En moyenne 12 % prescrivent un antidépresseur léger et 22,8% des anxiolytiques, mais la différence entre les plus jeunes et les plus vieux est majeure (4,3% et 11,7% vs. 56,2% et 40,6% respectivement). Ces prescriptions sont expliquées par la méconnaissance des recommandations. À noter également que seuls 58% savent qu’il est recommandé de confirmer les symptômes au bout de deux semaines.
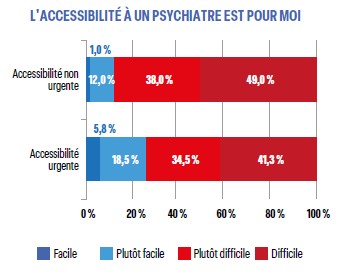
Le dispositif Mon soutien psy est utilisé « souvent » par en moyenne 60% des répondeurs surtout jeunes. Selon 57%, le dispositif a amélioré la prise en charge. Enfin, l’accessibilité à un psychiatre est majoritairement qualifiée de difficile surtout en cas de situation non urgente ; en cas d’urgence, elle est un peu plus facile, mais de manière toute relative (24%).
Lorsqu’on demande quelles situations incitent à adresser au psychiatre, trois situations viennent en tête : l’échec thérapeutique (94,0%), la comorbidité psychiatrique (91,3%) et le risque suicidaire (85,8%) ; moins fréquemment sont désignés l’absence d'alliance thérapeutique (50,3%), les effets secondaires (34,3%) et le défaut d'observance (26,0%).
Enfin, seuls 42,5% des répondeurs (plutôt les jeunes) savent que le 3114 (numéro national de prévention du suicide) est accessible aux généralistes, très peu l’utilisent (6,5%) ou le trouvent efficace (15%).
Arrêt du traitement antidépresseur
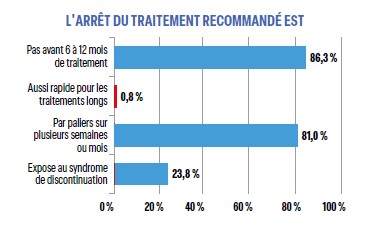
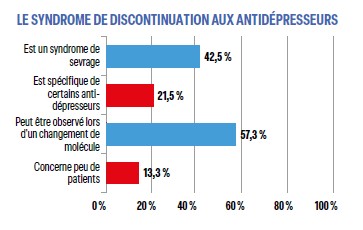
Les modalités de l’arrêt du traitement antidépresseur sont généralement bien connues, plus de 80% des répondeurs indiquent qu’il ne doit pas être effectué avant 6 à 12 mois de traitement et qu’il doit être fait par paliers sur plusieurs semaines ou plusieurs mois surtout pour les traitements longs. En revanche le terme de « syndrome de discontinuation » est mal connu (23,8%). Il s’agit du syndrome de sevrage des antidépresseurs, il peut être observé pour l’arrêt de toutes les molécules et même en cas de changement de molécule (ce fait est mieux connu des jeunes). Un nombre important de patients (de 30% à 78% selon les sources) présenteraient au moins un signe de sevrage, cette notion semble donc connue.
Conclusion
Il semble que les définitions précises du diagnostic ne soient pas très bien connues et qu’un nombre important de généralistes se reposeraient en partie sur des scores pour établir le diagnostic. La fréquence des formes à présentation somatique initiale semble sous-estimée, toutefois une bonne part de nos répondeurs connaissent les circonstances cliniques principales où les rechercher. La recherche de la dépression post-partum semble surtout effectuée lors du suivi du nourrisson.
La classification des épisodes dépressifs légers ne semble pas très conforme aux définitions, en revanche l’utilisation de la psychothérapie comme traitement de première intention semble bien connue. L’accès à un psychiatre est généralement considéré comme difficile ; l’adressage au psychiatre est principalement motivé par l’échec thérapeutique, la comorbidité psychiatrique et le risque suicidaire.
L’évaluation et la prise en charge du risque suicidaire de manière structurée sont marginales, largement en raison d'une méconnaissance des bonnes pratiques.
Les principes de l’arrêt du traitement antidépresseur semblent correctement connus.


