La migraine est une maladie très fréquente, mais est aussi un facteur de risque indépendant de pathologies cardiovasculaires dont l’accident vasculaire cérébral ischémique. En particulier la migraine avec aura est connue pour être un facteur de risque d'AVC ischémique chez les femmes jeunes. Des résultats plus récents ont précisé le risque associé à la découverte d’une migraine avec aura après 50 ans et les origines cardiaques des AVC chez les migraineux.
La migraine est la deuxième maladie neurologique la plus fréquente et constitue la deuxième cause de handicap, toutes pathologies confondues, selon la Global Burden of Disease Study 20161. Elle touche 3 femmes pour un homme et sa prévalence d’environ 15 % en population générale culmine entre 35 et 39 ans2.
La migraine est une affection cérébrale chronique caractérisée par la survenue de crises de céphalée, accompagnées de symptômes végétatifs et parfois d’une aura3. La migraine est une céphalée primaire (sans cause décelable), répondant à des critères diagnostiques précis faisant l’objet d’un consensus international : les critères de l’International Classification of Headache Disorders, 3rd edition (ICHD-3)4.
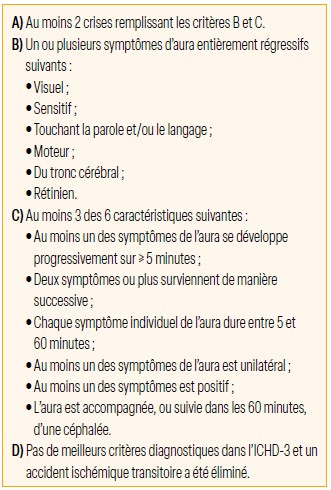
La migraine avec aura est définie par la survenue de symptômes neurologiques transitoires stéréotypés, le plus souvent visuels, avant la céphalée. Environ 30 % des migraineux souffrent de migraines avec aura. Elle est associée à un risque d’AVC multiplié par deux5.
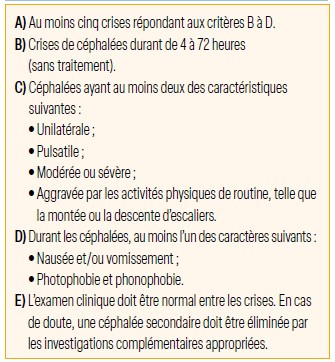
Migraine sans aura : critères de diagnostic IHCD-3
Migraine avec aura : critères de diagnostic IHCD-3
CE QUE L’ON SAIT
La migraine avec aura est un facteur de risque vasculaire
AVC ischémique
La migraine avec aura est un facteur de risque indépendant d’accident vasculaire cérébral ischémique. Plusieurs études cas-contrôles et de cohortes, reprises dans trois méta-analyses de 2005 à 2010, conduisent au calcul d’un risque multiplié de 2,16 (IC95% [1,53 – 3,03]) à 2,27 (IC95% [1,61 – 3,19]) chez les migraineux avec aura6–8. Le risque d’AVC ne semble pas concerner la migraine sans aura, car seule une méta-analyse montre un excès de risque de 1,83 (IC95% [1,06 – 3,15]) qui n’est pas retrouvé dans les autres méta-analyses6,9,10.
Le lien entre AVC et migraine avec aura est renforcé chez les sujets jeunes (âgés de moins de 45 ans) et de sexe féminin. L’association d’un risque vasculaire cérébral à la migraine avec aura est moins bien établie pour les sujets de sexe masculin en raison de la moindre prévalence de la migraine chez les hommes9,11–13.
Bien que les facteurs de risque vasculaires classiques soient plus fréquents chez les migraineux, l’association entre la migraine avec aura et l’AVC est indépendante14-17et serait même plus forte chez les patients ayant peu de facteurs de risque vasculaires classiques17-19. Néanmoins, il existe une interaction de la migraine avec aura avec le tabagisme et la contraception orale. Le risque d’AVC est multiplié par 9 en cas de coexistence d'une migraine avec aura et d'un tabagisme actif, et par 8 en cas de coexistence d'une migraine avec aura et d'une contraception orale. La coexistence des trois facteurs multiplie le risque d’AVC par 10 environ9.
Certaines caractéristiques de la migraine pourraient augmenter le risque d’AVC : une migraine dite active, définie par la présence d’au moins une crise dans la dernière année, et la fréquence des crises supérieure à douze par an apparaissent de manière significative comme des facteurs de risque18,20,21. L’aura dès les premières migraines conduirait à un risque plus élevé qu’une aura apparue secondairement dans l’évolution de la migraine : OR 8,37 (IC95% [2,33 – 30,1])21.
En IRM, les patients migraineux avec aura présenteraient davantage d’hypersignaux T2 de la substance blanche, suspectés d’avoir une origine vasculaire, et des infarctus cérébraux silencieux (asymptomatiques)22. Cependant des études récentes sont venues modérer ce résultat qui n’est pas du tout certain23-25. En aucun cas un diagnostic de migraine avec aura ne peut être posé sur une IRM cérébrale.
Concernant l’AVC hémorragique, les résultats sont contradictoires et ne permettent pas de conclure de manière définitive26-29. Le risque accru d’AVC hémorragique demeure incertain dans la migraine.
Événements cardiovasculaires
La migraine avec aura est également connue pour majorer le risque d’événements cardiovasculaires29, d’infarctus du myocarde de 2,61 (IC95% [1,86 – 3,65])30 et de décès d’origine cardiovasculaire de 2,33 (IC95% [1,21 – 4,51])20 chez les femmes, après ajustement sur les facteurs de risque traditionnels. Ce risque ne concerne pas les femmes ayant une migraine sans aura30, mais il concerne les hommes migraineux (la différence selon la migraine avec aura ou la migraine sans aura n’est pas connue chez les hommes)31.
Origine
L’origine et les mécanismes sous-tendant l’accroissement du risque vasculaire dans la migraine avec aura ne sont pas clairement élucidés. Parmi les mécanismes classiquement évoqués, on retient :
- Le foramen ovale perméable dont la prévalence est accrue chez les sujets migraineux avec aura (OR = 3,36), ce qui n’est pas le cas chez les migraineux sans aura32 ;
- Une hypoperfusion cérébrale provoquée par la dépression corticale envahissante, une onde de dépolarisation neurogliale expliquant l’aura33 ;
- La dysfonction endothéliale34 ;
- L’hyperagrégabilité plaquettaire35 ;
- Le rôle des triptans : les triptans sont des agonistes sérotoninergiques sélectifs agissant sur les récepteurs 5HT1B et 5HT1D. Les récepteurs 5HT1B sont localisés sur les vaisseaux intracrâniens, où les triptans exercent un effet vasoconstricteur pouvant contribuer à l’excès de risque vasculaire, notamment d’AVC36. C’est ce qui explique la contre-indication des triptans en cas d’antécédent d’AVC, d’infarctus du myocarde ou d’hypertension artérielle non contrôlée ;
- Le rôle des œstrogènes : le risque d’AVC dans la migraine avec aura est multiplié par 7 en cas de contraception oestroprogestative7. Ce surrisque demeure même pour de faibles doses d’œstrogènes, comme avec les patchs ou les anneaux vaginaux qui exposent à un risque d’AVC multiplié par 6,1 (IC95%[3,1 – 12,1]) en cas de migraine avec aura et de 2,7 (IC95% [1,9 – 3,7]) en cas de migraine sans aura37.
CE QUI A CHANGÉ
Le début des auras est identifié comme une période à risquée
L’ancienneté de la migraine avec aura n’aggrave pas le risque vasculaire. Au contraire, dans une vaste étude de cohorte en population générale, le risque d’AVC associé à la migraine avec aura est plus fort dans la première année (HR = 10,25 IC95% [7,65-13,12]) qu’après 5 ans (HR = 1,52 IC95% [1,21-1,91]) de la mention dans le dossier d’une migraine avec aura (analyse rétrospective du registre de patients consultants ou hospitalisés dans le secteur hospitalier danois)29. Dans une population d’âge moyen, on observe un risque accru d’AVC, notamment d’origine cardioembolique, lorsque la migraine avec aura débute après l’âge de 50 ans comparativement à la population de même âge dont la migraine avec aura débute avant l’âge de 50 ans38. Ces éléments conduisent à penser que le risque est plus important au début des auras.
En pratique : l’apparition d’une aura migraineuse, surtout après l’âge de 50 ans, requiert un bilan incluant une IRM cérébrale, une analyse des troncs supra-aortiques et un ECG au minimum.

Les causes d’AVC diffèrent selon les types de migraine
Dans la migraine avec aura, la proportion d’AVC d’origine cardioembolique est plus élevée. Les deux causes d’AVC en tête dans la migraine avec aura sont le foramen ovale perméable (surtout lorsqu’il est jugé à risque d’AVC, c’est-à-dire large ou avec un anévrysme du septum inter-atrial)39 et la fibrillation atriale, même à un âge inférieur à 55 ans40. En revanche la migraine sans aura est associée à un risque plus important de dissection des troncs supra-aortiques40. L’athérosclérose est moins souvent responsable d’AVC chez les migraineux avec et sans aura après ajustement sur les facteurs de risque traditionnels42.
En pratique, ces observations conduisent à rechercher de manière plus approfondie une origine cardiaque aux AVC dans la migraine avec aura, y compris la fibrillation atriale à un âge jeune.
Les triptans sont moins risqués qu’on ne le pense et les opioïdes ne sont pas une bonne alternative
Les triptans sont contre-indiqués en cas d’antécédent d’AVC, d’infarctus du myocarde et d’hypertension artérielle non contrôlée et leur introduction est contre-indiquée après l’âge de 65 ans. La sécurité des triptans a été réévaluée avec des effectifs plus importants et des méthodes plus robustes.
En synthèse, aucun surrisque d’infarctus du myocarde ou d’AVC n’est observé chez les adultes sans antécédents cardiovasculaires : l’odd ratio d’un événement vasculaire majeur sous triptan est de 0,86 (IC95%[0,52 – 1,43])43. Cette sécurité est même observée en population âgée de plus 65 ans, y compris chez des patients ayant des antécédents vasculaires44. La seule alerte concerne l’introduction des triptans qui est associée à un léger surrisque d’événements vasculaires majeurs dans les 15 jours après la prescription chez des patients âgés à risque45. Chez les sujets âgés, la consommation d’opioïdes augmente le risque vasculaire, en plus d’accroître le risque de céphalées par surconsommation médicamenteuse44. Donc les opioïdes ne constituent certainement pas une alternative acceptable.
En pratique : l’usage des triptans est peu risqué d’un point de vue vasculaire et les opioïdes ne constituent certainement pas une alternative moins risquée. L’utilisation d’un triptan après un événement vasculaire reste théoriquement contre-indiquée.
De nouveaux traitements complètent l’arsenal thérapeutique
Les médicaments ciblant la voie du CGRP ont transformé le traitement de la migraine. Les anticorps monoclonaux anti‑CGRP (frémanezumab, galcanézumab, eptinézumab), l’anticorps anti‑récepteur du CGRP (érénumab) et les antagonistes oraux du CGRP (gépants) sont des traitements ayant un excellent profil d’efficacité et de tolérance dans le traitement de fond de la migraine46. En France, ils sont indiqués chez les patients ayant au moins 8 jours de migraine par mois après échec d’au moins deux traitements de fond oraux47. Certains gépants (le rimégépant est disponible en France) sont également indiqués en traitement de crise de la migraine et peuvent être envisagés en cas d’échec ou intolérance des anti-inflammatoires non stéroïdiens et des triptans47.
Le CGRP est un puissant vasodilatateur endogène libéré en cas d’occlusion artérielle et participe à la transmission nerveuse nociceptive. D’un point de vue théorique, bloquer le CGRP peut constituer un risque vasculaire en s’opposant à une vasodilatation adaptatrice, en aggravant le pronostic d’un AVC ou d’un infarctus du myocarde, en induisant ou en aggravant une hypertension artérielle48,49. En conséquence, les anticorps anti-CGRP ou antirécepteur du CGRP ne sont pas recommandés en cas d’infarctus du myocarde ou d’AVC et les gépants ne sont pas recommandés dans les 6 mois suivant de tels événements vasculaires.
L’aggravation d’un syndrome de Raynaud est décrite et doit donc être surveillée sous anti-CGRP50. Hormis l’aggravation du syndrome de Raynaud et une potentielle légère élévation de la charge tensionnelle systolique de + 5 mm Hg et diastolique de + 3,5 mm Hg51, aucune autre alerte majeure n’est à déplorer pour le moment avec ces traitements52. Les gépants en traitement de crise ne semblent pas risqués chez des patients à risque vasculaire mais des données complémentaires restent nécessaires53.
En pratique : les traitements ciblant la voie du CGRP requièrent un peu de vigilance et ne sont pas recommandés après un événement vasculaire.
L'AVENIR
Dans l’avenir, les traitements ciblant la voie du CGRP seront de plus en plus utilisés, la limite de leur utilisation en France étant liée à leur non-remboursement par la Sécurité sociale. Il reste à déterminer leur sécurité d’emploi chez les patients ayant des antécédents cardiovasculaires et cérébrovasculaires.
Développer des scores cliniques de prédiction du risque vasculaire chez les migraineux pourrait aider à adapter le suivi, la prévention et le traitement de la migraine.
L’avenir est également à une meilleure détection de l’arythmie cardiaque chez les patients migraineux avec aura, en prévention primaire et en prévention secondaire d’un AVC, même à un âge jeune. Enfin, il reste à déterminer si des stratégies thérapeutiques de prévention de la migraine peuvent limiter le risque vasculaire.
Conclusion
La migraine avec aura est un facteur de risque indépendant bien établi pour les principales pathologies cardiovasculaires.
Il est moins certain que la migraine sans aura soit un facteur de risque vasculaire indépendant.
Le généraliste doit être particulièrement vigilant en particulier chez les patients donc la migraine est d'apparition tardive (> 50 ans) et dès qu'il existe un autre facteur de risque cardiovasculaire – en particulier le tabagisme – ou avant de prescrire un traitement contenant un œstrogène .
Dr Cédric Gollion
CHU de Toulous
Cédric Gollion déclare les liens d'intérêts suivant :
- Pour frais de communication ou participation à des boards : Pfizer, Lundbeck, Abbvie, Novartis, Teva, Lilly, Orkyn, Orion, Organon ;
- Pour participation à des essais thérapeutiques : Lundbeck, Pfizer, Bayer ;
- Prix de recherche : prix SFETD/APICIL 2021 ; IHS clinical and Basic Science Headache Research Fellowship Award 2021 ;
- Membre du conseil d'administration de la SFEMC ;
- Membre du board editorial de Cephalalgia.