Les extrasystoles correspondent à une activité électrique prématurée survenant soit dans l’oreillette (extrasystole atriale, ESA) soit dans le ventricule (extrasystole ventriculaire, ESV). Cette activité électrique aboutit soit à une absence de contraction mécanique (ressenti de « saut » au niveau du coeur) soit à une contraction cardiaque prématurée.
Elles sont une cause fréquente d’irrégularité du rythme cardiaque à la prise du pouls au cours d’une consultation de médecine générale..
Certains patients peuvent ressentir une sensation de palpitations ou de «clic» dans le thorax. Les patients peuvent aussi ressentir une pause compensatrice post-extrasystolique comme une sensation de malaise et éventuellement la contraction cardiaque suivante qui est plus forte. Cependant, environ 30% des patients ayant des extrasystoles sont asymptomatiques et le diagnostic est suspecté sur une prise de pouls irrégulier lors d’une consultation systématique.
Leur diagnostic se fait sur un électrocardiogramme (ECG) ou sur un Holter ECG de 24 heures. Il est assez banal d’avoir quelques extrasystoles sur la journée, mais lorsqu’elles sont trop fréquentes, elles peuvent entraîner des complications et il faudra rechercher une cardiopathie sous-jacente. Le risque essentiel des ESA est le passage en fibrillation atriale (FA).
Le risque des ESV est d’une part la mort subite, dont le risque est lié à la présence d’une cardiopathie sous-jacente, et d’autre part le risque d’insuffisance cardiaque liée aux ESV en cas d’ESV trop fréquentes. Devant des extrasystoles on recherchera systématiquement une cardiopathie sous-jacente, des facteurs de risque cardiovasculaire comme une hypertension artérielle (HTA), un diabète, une obésité, un syndrome d’apnée du sommeil. On recherchera aussi des facteurs favorisants comme une hyperthyroïdie, une hypokaliémie ou des conditions particulières comme une fièvre ou une pathologie aiguë qui peuvent les déclencher. On décrit les extrasystoles sur l’ECG de la manière suivante :
- Bigéminisme : 1 extrasystole pour 1 complexe normal
- Trigéminisme : 1 extrasystole pour 2 complexes normaux.
- Doublet d’extrasystoles : 2 extrasystoles de suite.
- Triplet d’extrasystoles : 3 extrasystoles de suite.
- ESA monomorphes si les ondes p’ ont toutes la même morphologie, sinon on parle d’ESA polymorphes.
- ESV monomorphes si les QRS des ESV ont tous la même morphologie, sinon on parle d’ESV polymorphes.
- Doublet d’extrasystoles : 2 extrasystoles de suite.
- Triplet d’extrasystoles : 3 extrasystoles de suite.
- ESA monomorphes si les ondes p’ ont toutes la même morphologie, sinon on parle d’ESA polymorphes.
- ESV monomorphes si les QRS des ESV ont tous la même morphologie, sinon on parle d’ESV polymorphes.
Extrasystoles atriales (ESA)
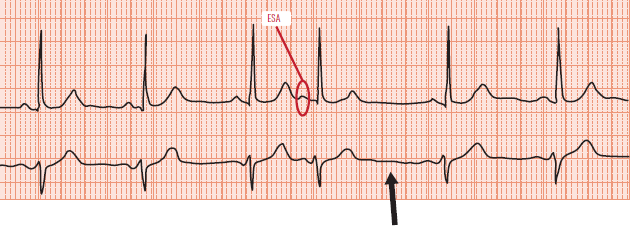
On reconnaîtra une ESA car la morphologie de l’onde p’ est différente des ondes P sinusales et la dépolarisation de l’oreillette est prématurée (c’est-à-dire que l’intervalle P-ESA est plus court que l’intervalle P-P normal), souvent suivie d’un repos compensateur avec des QRS fins de même morphologie que les QRS spontanés (Figure 1). Le traitement des ESA repose sur le traitement de la cause : cardiopathie sous-jacente, facteurs de risque cardiovasculaire et la correction d’éventuels facteurs déclenchants. Chez les patients symptomatiques, il repose sur des traitements anti-arythmiques type bêtabloquant ou anti arythmique de classe Ic (flécaïnide, propafénone) en respectant les contre-indications de ces produits.
On utilisera l’amiodarone préférentiellement chez les sujets âgés (en général > 75 ans) compte tenu du risque d’effets secondaires potentiellement graves de ce médicament. Le traitement par ablation du foyer électrique pathologique est très rarement indiqué.
On reconnaîtra une ESA car la morphologie de l’onde p’ est différente des ondes P sinusales et la dépolarisation de l’oreillette est prématurée (c’est-à-dire que l’intervalle P-ESA est plus court que l’intervalle P-P normal), souvent suivie d’un repos compensateur avec des QRS fins de même morphologie que les QRS spontanés (Figure 1). Le traitement des ESA repose sur le traitement de la cause : cardiopathie sous-jacente, facteurs de risque cardiovasculaire et la correction d’éventuels facteurs déclenchants. Chez les patients symptomatiques, il repose sur des traitements anti-arythmiques type bêtabloquant ou anti arythmique de classe Ic (flécaïnide, propafénone) en respectant les contre-indications de ces produits.
On utilisera l’amiodarone préférentiellement chez les sujets âgés (en général > 75 ans) compte tenu du risque d’effets secondaires potentiellement graves de ce médicament. Le traitement par ablation du foyer électrique pathologique est très rarement indiqué.
Figure 1. Extrasystoles atriales. Les QRS sont identiques aux QRS en rythme sinusal normal. L’onde p’ précoce (rond rouge) a une morphologie différente des ondes P en rythme sinusal normal. La flèche noire montre le repos compensateur post-extrasystole.

Extrasystoles ventriculaires (ESV)
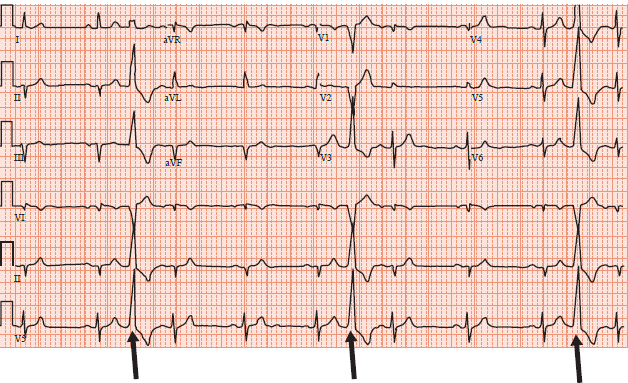
On reconnaîtra une ESV sur l’ECG par une dépolarisation ventriculaire (QRS) large, différente des QRS spontanés en rythme sinusal, souvent suivie d’un repos compensateur. On parlera d’ESV interpolées s’il n’y a pas de repos compensateur après l’ESV avec une fréquence des QRS sinusaux régulière (Figure 2).
On reconnaîtra une ESV sur l’ECG par une dépolarisation ventriculaire (QRS) large, différente des QRS spontanés en rythme sinusal, souvent suivie d’un repos compensateur. On parlera d’ESV interpolées s’il n’y a pas de repos compensateur après l’ESV avec une fréquence des QRS sinusaux régulière (Figure 2).
Figure 2. Extrasystole ventriculaire interpolées. Les ESV sont notées avec les flèches noires. On reconnaît des QRS larges, différents des QRS fins en rythme sinusal. Ces ESV sont monomorphes (morphologie identique). On voit aussi que les QRS fins sont réguliers sans repos compensateur. Il s’agit donc d’ESV interpolées.
En cas d’ESV, il est important de localiser l’origine de l’ESV. En effet, les cardiopathies provoquant des ESV sont différentes si elles proviennent du ventricule droit (VD) ou du ventricule gauche (VG).
Voici comment localiser l’origine des ESV :
- Si les ESV naissent du VG alors le QRS est positif en V1, V2 (la dépolarisation provenant du VG se dirige vers le VD et les dérivations V1 V2 étant en face du VD, elles voient arriver l’activité électrique vers elles, enregistrant donc une positivité) (Figure 3).
Voici comment localiser l’origine des ESV :
- Si les ESV naissent du VG alors le QRS est positif en V1, V2 (la dépolarisation provenant du VG se dirige vers le VD et les dérivations V1 V2 étant en face du VD, elles voient arriver l’activité électrique vers elles, enregistrant donc une positivité) (Figure 3).
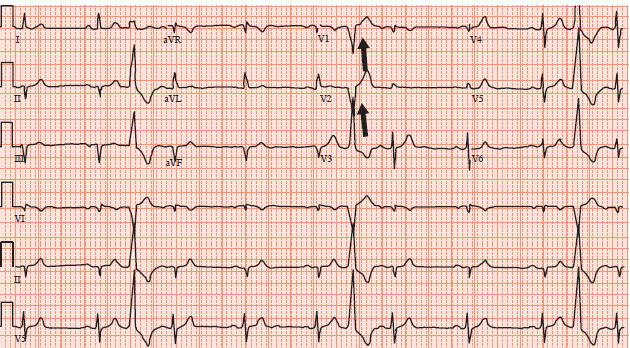
Figure 3. Extrasystole ventriculaire venant du ventricule gauche. Les ESV sont notées avec une flèche noire (à noter qu’elles sont trigéminées : 1 ESV pour 2 QRS normaux). L’axe du QRS est positif en V1, V2 donc elles proviennent du ventricule gauche.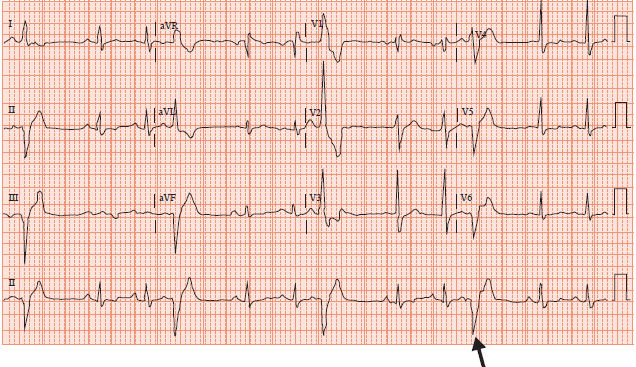

- Si les ESV naissent du VD alors le QRS est négatif en V1, V2 (la dépolarisation provenant du VD se dirige vers le VG et les dérivations V1 V2 étant en face du VD, elles voient s’éloigner d’elles l’activité électrique, enregistrant donc une négativité) (Figure 4).
Figure 4. Extrasystole ventriculaire venant du ventricule droit. Les ESV sont notées avec une flèche noire. L’axe du QRS est négatif en V1, V2 donc elles proviennent du ventricule droit.
En fonction de ce risque, l’indication d’implantation d’un défibrillateur, qui permet de traiter en urgence les troubles du rythme
ventriculaire graves, peut éventuellement être retenue mais celle-ci ne dépend pas de la présence ou des caractéristiques des ESV.
- Le risque d’insuffisance cardiaque est essentiellement lié à la présence d’un nombre important d’ESV sur le Holter-ECG des
24 heures au-delà de 10.000 ESV/24h.
Comme pour les ESA, le traitement des ESV repose sur le traitement de leur cause : cardiopathie sous-jacente, facteurs de risque cardiovasculaires, facteurs déclenchants.
ventriculaire graves, peut éventuellement être retenue mais celle-ci ne dépend pas de la présence ou des caractéristiques des ESV.
- Le risque d’insuffisance cardiaque est essentiellement lié à la présence d’un nombre important d’ESV sur le Holter-ECG des
24 heures au-delà de 10.000 ESV/24h.
Comme pour les ESA, le traitement des ESV repose sur le traitement de leur cause : cardiopathie sous-jacente, facteurs de risque cardiovasculaires, facteurs déclenchants.
Chez les patients symptomatiques, il repose sur des traitements anti-arythmiques type bêtabloquant ou anti-arythmiques de classe Ic (flécainide, propafénone) en respectant les contre-indications de ces produits. On utilisera l’amiodarone préférentiellement chez les sujets âgés (en général > 75 ans) compte tenu du risque d’effets secondaires potentiellement graves de ce médicament.
Dans le cadre de la consultation de médecine générale, il faut systématiquement adresser le patient à un cardiologue en cas de
diagnostic d’extrasystoles atriales ou ventriculaires. Il réalisera le bilan cardiologique nécessaire avant de proposer un éventuel traitement. Cette consultation est à demander sans urgence dans la grande majorité des cas. Cependant, il faudra adresser le patient aux urgences s’il présente des symptômes de type malaise, syncope, dyspnée sévère ou au pire état de choc.
Il faut noter que les patients avec des ESV fréquentes (> 10.000/24h) et de l’insuffisance cardiaque ont une indication au traitement, mais dans ce cas seules l’amiodarone ou l’ablation sont utilisables. Enfin, le traitement ablatif est aussi fréquemment
indiqué notamment chez les patients jeunes. Le taux de succès de cette procédure est d’environ 70-80 %.
diagnostic d’extrasystoles atriales ou ventriculaires. Il réalisera le bilan cardiologique nécessaire avant de proposer un éventuel traitement. Cette consultation est à demander sans urgence dans la grande majorité des cas. Cependant, il faudra adresser le patient aux urgences s’il présente des symptômes de type malaise, syncope, dyspnée sévère ou au pire état de choc.
Il faut noter que les patients avec des ESV fréquentes (> 10.000/24h) et de l’insuffisance cardiaque ont une indication au traitement, mais dans ce cas seules l’amiodarone ou l’ablation sont utilisables. Enfin, le traitement ablatif est aussi fréquemment
indiqué notamment chez les patients jeunes. Le taux de succès de cette procédure est d’environ 70-80 %.
Pr Nicolas Lellouche
Unité de rythmologie, Service de Cardiologie,
CHU Henri Mondor de Créteil, APHP
Cette adresse e-mail est protégée contre les robots spammeurs. Vous devez activer le JavaScript pour la visualiser.
L’auteur déclare ne pas avoir de lien d’intérêt pour cet article.
Cet article est le troisième d'une série de quatre articles rédigés par le Pr Nicolas Lellouche à la demande de l'ARMP sur les « Troubles du rythme et médecine générale ».
Unité de rythmologie, Service de Cardiologie,
CHU Henri Mondor de Créteil, APHP
L’auteur déclare ne pas avoir de lien d’intérêt pour cet article.
Cet article est le troisième d'une série de quatre articles rédigés par le Pr Nicolas Lellouche à la demande de l'ARMP sur les « Troubles du rythme et médecine générale ».