Les professionnels de santé et les instances de santé publique ont coutume de parler d’observance ou plutôt de non-observance alors que les patients, leurs représentants et les professionnels des sciences humaines et sociales préfèrent utiliser le mot adhésion thérapeutique (AT), suivant ainsi la définition de l’OMS, terme beaucoup moins autoritaire ou moins paternaliste qui engage en fait la relation de soins entre le médecin et son patient dans une décision partagée. Quel que soit le terme, l'adhésion thérapeutique est l’un des facteurs essentiels, sinon le principal, à l’efficacité du traitement, qu’il soit médicamenteux ou non, sachant que, malheureusement, il est souvent moins contraignant de suivre le premier que le second. En effet, une modification du mode de vie est sous la dépendance d’une partie irréductible de notre personnalité : notre comportement !
L’adhésion thérapeutique est définie par l’organisation mondiale de la santé (OMS)1 comme l'engagement volontaire et actif du patient dans sa prise en charge, à la suite d’une décision médicale partagée entre le patient et son médecin. Cela signifie que le patient est le premier acteur de sa prise en charge et que les professionnels de santé sont là pour l’accompagner dans ce parcours de santé.
Cette adhésion thérapeutique est un enjeu de santé publique majeur :
- À la fois d’une manière individuelle, afin que le patient ait les meilleurs soins possibles, pertinents et adaptés à sa pathologie en fonction de l’état de l’art, des ressources du système de santé et du praticien, mais aussi de ses préférences comme le rappellent les sources de l’evidence based medecine.
Ne pas prendre correctement son traitement représente une perte de chance pour les patients aussi bien d’un point de vue curatif que surtout préventif dans nombre de pathologies chroniques et ce d’autant plus que la pathologie est asymptomatique comme l’hypertension artérielle, le diabète de type 2 ou les dyslipidémies, entre autres.
- Mais aussi pour la collectivité (Assurance maladie), car cela va impacter directement l’état de santé de la société, tout autant que pour la soutenabilité financière du système de santé, au vu des coûts faramineux évalués de cette non-observance, engendrés par l’apparition de complications de ces pathologies : c’est le principe même de la prévention secondaire et tertiaire.
Or précisément, l’un des enjeux majeurs actuels du système de santé français est celui de l’équilibre des comptes, au même titre que l’accès aux soins et aux innovations ou les inégalités sociales de santé.
Deux mots reviennent en boucle comme un mantra : pertinence et responsabilisation.
- Pertinence : le bon soin, au bon moment, pour le bon patient, par le bon professionnel ;
- Responsabilisation des actes et des prescriptions pour les professionnels et les patients.
La responsabilité des prescripteurs et des effecteurs est assez claire à établir, même si elle est parfois contestable, comme en attestent les débats vigoureux autour du PLFSS 2026, mais qu’en est-il de la responsabilisation
des patients ?
À écouter certains économistes ou certaines personnalités politiques, pour les responsabiliser, il suffirait de faire prendre conscience aux patients du coût des traitements en affichant la facture ou d’augmenter leur participation aux frais en étendant et doublant les franchises et autres prélèvements forfaitaires, en transformant les professionnels en percepteurs de taxes !
En fait la responsabilité des patients n’est pas financière : ils ne prescrivent ni ne décident du prix/coût des actes et produits de santé qui leur sont recommandés ou prescrits. Toute sanction financière à ce niveau risque fort d’être contre-productive, avec comme conséquence négative un renoncement aux soins pour des raisons économiques, comme c’est déjà trop souvent le cas lorsque l’on considère les « restes à charge » actuels. Les patients ne sont pas responsables dans l’immense majorité des cas de leurs pathologies et quand bien même le seraient-ils que la philosophie et l’éthique de notre système de santé ne sauraient être mises en défaut. Notre système est fondé autour d’un principe intangible : « Chacun y contribue selon ses moyens et en bénéficie selon ses besoins ».
Ce principe doit être d’autant plus respecté que de nombreuses études scientifiques montrent l’importance de l’exposome, c’est à- dire le poids du milieu écologique2 et social3 dans la genèse de ces inégalités sociales de santé et ces impacts épigénétiques. Donc la seule vraie responsabilité des patients est de bien suivre les recommandations de traitement ou de prévention que leur proposent leurs professionnels et avant tout leur médecin avec pertinence.
Ainsi ils pourront guérir plus vite, éviter le plus souvent les rechutes et prévenir les complications en respectant aussi bien les recommandations médicamenteuses que non médicamenteuses. Les pharmaciens d’officine, comme nous le verrons, ont un rôle majeur de vigie et de coordination, étant au carrefour des prescriptions et de prévention de la iatrogénie.
Observance et adhésion, quelles différences ?
La différence entre observance et adhésion aux traitements réside principalement dans la dynamique de la relation patient-médecin et le degré d'implication volontaire du patient (Tableau 1).
Tableau 1 : Observance vs. Adhésion thérapeutique.
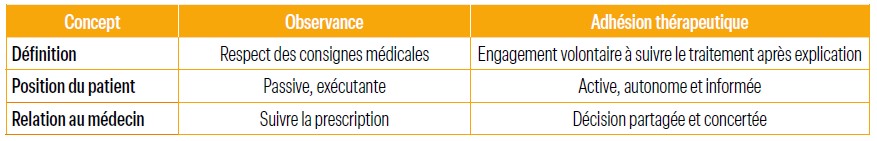
L'observance désigne le comportement du patient qui respecte et applique les prescriptions médicales telles qu'elles lui ont été indiquées : prises médicamenteuses, horaires, règles hygiénodiététiques et suivi médical. Ce terme implique une posture d'exécution, parfois passive, où le patient suit les ordres du prescripteur sans nécessairement exprimer son avis ou son consentement éclairé, voire même sans en comprendre la finalité. C’est d’ailleurs très précisément ce que signifie le terme « ordonnance ».
L'adhésion thérapeutique ou adhérence met en avant la participation active et consciente du patient au traitement proposé. Le patient est alors informé, consent au traitement et s'engage de manière volontaire à suivre la thérapeutique prescrite. Ce concept valorise l'autonomie et la prise de décision commune, sur une base de collaboration et d'échange entre le patient et le professionnel de santé. Elle repose sur le principe de la décision partagée. Elle implique un choix éclairé du patient et un engagement convaincu du médecin, selon l’adage « un médecin convaincu est un médecin convaincant ! ». La décision partagée repose sur une information claire, loyale et partagée qui permet, comme le souligne Michael Porter, aux patients de répondre à ces quatre questions qui seront la base de son adhésion au traitement et aux soins de haute valeur.
- Ai-je compris les bénéfices du traitement que l’on me propose ?
- Quels en sont les risques ?
- Quelles en sont les alternatives ?
- Que se passe-t-il si je refuse ?
« L’observance est au fond un marqueur de la qualité de la relation médecin-malade, de l’accompagnement du patient souffrant de pathologies chroniques tout au long de son parcours de vie avec la maladie », précisent Claire Compagnon et Alain Lopez, dans leur rapport de l’IGAS en 20155.
Coûts de la non adhésion thérapeutique
En Europe, les coûts évitables sur les maladies chroniques par une meilleure adhésion ont été estimés à 125 milliards d’euros par an et une sur-mortalité de 200 000 personnes par an6. Ce montant comprend les coûts évitables des hospitalisations, admissions aux urgences et consultations externes dues à la non-observance thérapeutique, essentiellement pour les maladies chroniques telles que le diabète, l’hypertension et l’hyperlipidémie.
D’autres études montrent qu’en Europe, 40 % des patients atteints de maladies cardiovasculaires ne sont pas adhérents à leur traitement, ce qui représenterait un coût de 10 milliards € en Allemagne7. En conséquence, environ 9 % des événements liés à une maladie cardiovasculaire en Europe seraient directement attribuables au manque d'adhésion thérapeutique.
En France
Différentes études montrent les coûts sociaux, sanitaires et économiques de la non-adhésion :
- Une sur-morbidité et une sur-mortalité significatives (en France, ~12 000 morts prématurées et 100 000 hospitalisations évitables) ;
- Les maladies cardio-métaboliques et associées sont particulièrement ciblées ;
- Un coût économique majeur, estimé à près de 9 milliards d’euros annuels pour l’assurance maladie sur six grandes pathologies ;
- Échecs thérapeutiques, aggravation de la maladie, apparition de résistances médicamenteuses (notamment pour le VIH, la tuberculose, etc.) ;
- Sans compter les effets de la iatrogénie due cette fois à de mauvaises adaptations de traitements (antibiotiques, anticoagulants, anti-diabétiques…).
Ainsi d’après l’étude de 2019 de IMS-Health8, l'observance moyenne pour les six grandes pathologies était de 40 %. Elle était de 40 % dans l'HTA, 52 % dans l'ostéoporose, 37 % dans le diabète de type 2, 36 % dans l'insuffisance cardiaque, 13 % dans l'asthme et 44 % dans l'hypercholestérolémie (Figure 1).
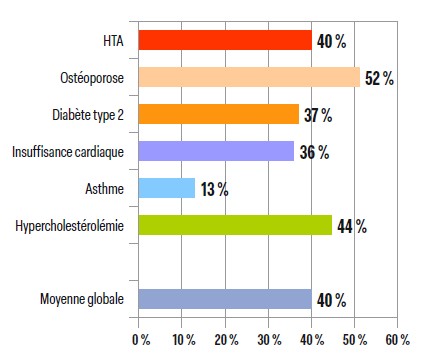
Le coût de la mauvaise observance a été évalué à plus de 9 milliards d'euros par an : 4,4 milliards pour l'HTA, 281 millions pour l'ostéoporose, 1,5 milliard pour le diabète de type 2, 1,6 milliard pour l'insuffisance cardiaque, 207 millions pour l'asthme et 1,4 milliard pour l'hypercholestérolémie.
À titre de comparaison, la sortie de l’HTA des ALD en 2011 aurait permis d’économiser en année pleine 20 millions d’euros9 (dont 17 millions pour l’Assurance maladie selon le PLFSS 2011) à comparer aux 4 milliards de frais liés aux complications dues à une mauvaise observance des traitements de l’HTA. Il est rétrospectivement évident qu’une action concertée sur l’adhésion à ces traitements aurait été d’un meilleur ratio coût/efficacité que cette mesure strictement budgétaire même sur 10 ou 15 ans !
Comment dépister ou évaluer une mauvaise adhésion au traitement ?
En pratique clinique, il n’est pas rare que le médecin se pose la question de la réalité de l’observance du traitement prescrit soit du propre « aveu » du patient qui explique ses réticences (encore un terme très paternaliste) soit du fait de l’insuffisance de résultats cliniques (HTA mal contrôlée par exemple) ou biologique (diabète ou dyslipidémies par exemple).
Pour éviter un interrogatoire policier nuisible à la relation de confiance, indispensable à une bonne alliance thérapeutique, il existe des questionnaires validés scientifiquement qui peuvent être utilisés en routine de la pratique clinique.
Le plus classique est le questionnaire dit de Girerd, du nom éponyme du professeur Xavier Girerd, grand spécialiste du traitement de l’hypertension artérielle. De fait ce questionnaire n’a été scientifiquement validé que pour l’HTA. Il n’en n’est pas moins utilisé en pratique et même utilisé par la CNAM, lors du Bilan Partagé de Médication réalisé par le pharmacien d’officine dont nous reparlerons plus loin ou par l’INSERM dans sa e-cohorte de suivi Compare10.
Il repose sur 6 questions standardisées (Cf. encadré p.26) notées un point chacune ; un score de 3 ou inférieur traduit à n’en pas douter un problème d’adhésion au traitement.
Pour autant il en existe d’autres, validés en français ou pas, comme les échelles de Morisky MMAS ou EVAL-OBS. Ce qui importe le plus n’est pas l’outil utilisé, mais l’opportunité du dialogue et de la discussion qui permettra réellement de partager la décision.
Quand suspecter une mauvaise adhésion thérapeutique ?
- Lorsque le patient émet une plainte, une lassitude du traitement…
- Lorsque le patient se plaint d’une mauvaise tolérance ou d’effets secondaires disproportionnés ou récurrents
- Quand les symptômes persistent malgré un traitement bien prescrit
- Lorsque les résultats cliniques ou biologiques ne sont pas au rendez-vous
- Lorsqu’il devient nécessaire d’augmenter ou de changer de traitement au-delà du titrage habituel
- Lorsque qu’apparaît une complication ou une aggravation sans cause
- Lorsqu’il est constaté une incohérence avec les délivrances du pharmacien et les prescriptions par analyse du DMP
- Lorsque le BPM la met en évidence
Comment la diagnostiquer ?
- En parler avec empathie et compréhension
- Proposer un questionnaire test comme le Girerd
- Proposer un BMP

Comment agir ?
L’action est complexe et multifactorielle, il ne suffit pas d'énoncer aux patients les bonnes pratiques thérapeutiques pour qu’ils soient en mesure de les suivre. La question de l'adhésion thérapeutique est polymorphe et au cœur d’un ensemble de déterminants de la santé qui sont autant de leviers d’action. L’observance thérapeutique demeure un défi majeur en santé publique, en particulier chez les personnes âgées et dans le contexte des maladies chroniques et de la polymédication.
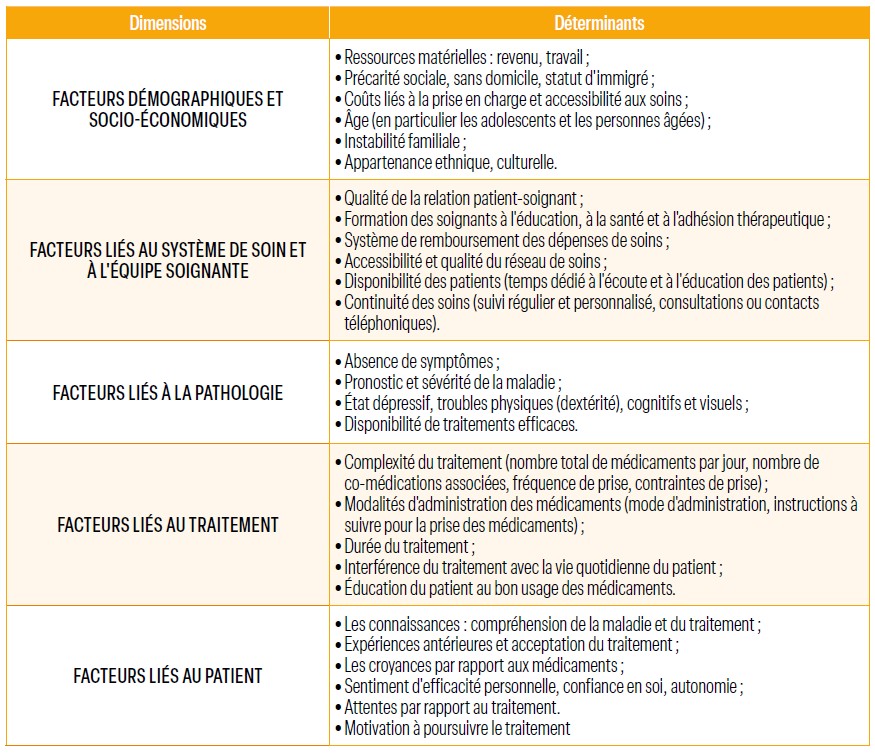
Les recommandations de la HAS11 et de l’OMS soulignent la nécessité d’une approche globale, centrée sur la personne, son entourage et la coordination interprofessionnelle pour réduire les risques iatrogéniques, les hospitalisations évitables et améliorer les résultats de santé. Selon l’OMS, il existe cinq dimensions qui contribuent positivement ou négativement à l’adhésion thérapeutique (Figure 2).
Figure 2 : Dimensions et déterminants de l’adhésion au traitement.
Perspectives actuelles et pistes d’amélioration
Les connaissances actuelles insistent sur une approche globale et personnalisée pour améliorer l’observance : communication renforcée, aide à la simplification des schémas thérapeutiques, utilisation de méthodes de communication type FALC (facile à lire et comprendre), implication du patient dans le choix du traitement et soutien socio-psychologique. Mais le fondement de la bonne adhésion repose avant tout sur la décision éclairée et partagée des patients à qui il a été bien expliqué l’utilité pour leur santé, en ayant pris en compte leurs préférences et leurs projets de vie.
Facteurs et barrières à l’observance chez les personnes âgées (HAS et OMS) :
- Multiplicité des intervenants (médecins, pharmaciens, infirmiers) et coordination parfois insuffisante ;
- Intensité et complexité des schémas thérapeutiques ;
- Difficultés cognitives, troubles de la mémoire, diminution de l’autonomie ;
- Obstacles sociaux et économiques (isolement, modalités de remboursement, inégalités territoriales) ;
- Événements intercurrents ou changements de mode de vie, sources de déstabilisation du suivi thérapeutique.
L’analyse de la littérature, extrêmement riche sur le sujet, met en évidence un certain nombre d’actions.
Valorisation de l’éducation thérapeutique du patient (ETP) en ville
Certes l’ETP paraît être le gold standard de l’adhésion thérapeutique. Malheureusement, dans l’état actuel de son organisation (programmes agréés ARS) et de son financement, elle repose essentiellement sur des réseaux hospitaliers et n’est accessible qu’à des patients ayant une pathologie évoluée (insulinothérapie intensive ou pompe à insuline pour les patients diabétiques ou post poussée d’accident cardiovasculaire – IC, SCA – à la suite d’une hospitalisation) comme les programme PRADO IC, ou les programmes de télésurveillance médicale. Et pour certaines pathologies (insuffisances respiratoire, rénale ou cardiaque, diabète déséquilibré…), donc bien tard dans l’histoire de la maladie, alors que dispensée plus précocement, elle aurait justement pu prévenir la survenue de ces complications.
À ce jour, en dehors de la télésurveillance médicale, deux programmes à l’initiative de l’Assurance maladie sont en cours : celui concernant les parcours de soins complexes (expérimentations prévues par l’article 51 de la Loi de financement de la sécurité sociale 2018), donc une fois encore très tardifs sans dénier leur caractère nécessaire et utile ; et la proposition contenue dans le PLFSS 2026 d’instaurer un statut de « maladie chronique pré ALD » donnant droit à un certain nombre de services à définir justement pour tous ces patients à haut risque, notamment cardio-métabolique et vasculaire associés.
Piluliers et piluliers électroniques
Les pharmaciens sont habilités à préparer les piluliers des patients notamment des patients en EHPAD sans pharmacie à usage interne (PUI). Mais ils peuvent aussi sur demande des médecins traitants ou des aidants réaliser les piluliers pour leurs patients polymédicamentés ayant des difficultés d’adhésion aux traitements. Il existe même des piluliers électroniques et connectés qui permettent une réelle télésurveillance des prises médicamenteuses. Malheureusement en ambulatoire cet acte n’est pas pris en charge par l’Assurance maladie ; sa réalisation est donc à la charge des patients ou des aidants, le coût est de l’ordre de 4 ou 5 euros par semaine.
Généralisation des bilans partagés de médication (BPM), implication accrue du pharmacien d’officine
Un fort espoir avait été engendré par la généralisation de BPM à l’initiative des pharmaciens d’officine et de leurs organisations syndicales représentatives.
Le BPM a été proposé et inscrit dans la convention entre l’Assurance maladie et les pharmaciens d’officine dans un avenant de 2018 à la convention de 2012.
Basé sur le constat que le pharmacien est le point de passage obligé de la délivrance, que le nomadisme pharmaceutique est très faible pour les patients atteints de maladies chroniques et que les pharmaciens ont à leur disposition tous les outils numériques nécessaires pour connaître la complétude des traitements, y compris ceux auto-prescrits (logiciels métiers, DP, DMP…), on était en mesurer d’espérer qu’ils deviennent la vigie de l’adhésion (tout ce qui n’est pas délivré ne peut être absorbé !) au même titre que le gardien des effets iatrogènes et des interactions médicamenteuses. Malheureusement, le succès de ce dispositif est loin d’être au rendez-vous tant pour des questions d’appétence ou de disponibilité des pharmaciens que de l’organisation du fonctionnement des officines comme en atteste le bilan publié en 2024 par Le Moniteur des pharmaciens : 400 000 attendus contre 150 000 à 180 000 réalisés.
Développement de solutions numériques ergonomiques pour le suivi et l’alerte d’oubli (applications, DMP, objets connectés)
L’essor du numérique a suscité d’énormes espoirs d’autant plus actuels avec l’avènement de l’intelligence artificielle. Force est de dire que les résultats ne sont toujours pas au rendez-vous malgré d’innombrables tentatives.
Il n’existe pas de chiffre officiel concernant les applications numériques ; en 2025, la société Appthera ( www.appthera.fr ) en a recensé plus d'une cinquantaine disposant d'un marquage CE et de données cliniques, certaines spécifiquement dédiées à l’observance thérapeutique (rappel de prise, suivi personnalisé, piluliers connectés, dispositifs IoT, DTx, suivi par smartphone).
Des applications comme Posos ou Kimed permettent d’accompagner numériquement les pharmaciens. Par exemple, Kimed « est une application d’observance qui s’appuie sur un questionnaire simple pour vous apporter une aide significative et durable pendant toute la période de traitement ». Elle est référencée sur Mon Espace Santé et envoie automatiquement toutes les semaines un bilan d’observance dans le DMP de même que les BPM. Aucune n’est prise en charge par l’Assurance maladie faute d’une évaluation positive de la Haute Autorité de Santé. En effet ces dispositifs ne pourraient être pris en charge qu’à la condition qu’ils soient prescrits par un médecin et utilisés en premier recours par un médecin alors même que l’acteur principal est naturellement le pharmacien d’officine !
Dans l’état actuel du développement des systèmes d’information, Mon Espace Santé pourrait être un outil important de l'adhésion thérapeutique tant par la possibilité de consultation par le patient lui-même ou ses prescripteurs, que par la possibilité pour l’Assurance maladie de pousser, avec l’accord du patient, des informations sur l’état de sa médication, par exemple en détectant la non-délivrance de traitements chroniques.
Qu’est-ce qu’un Bilan Partagé de Médication (BPM)
Mis en place en 2018 en France, le BPM est un soutien pharmaceutique offert aux patients de plus de 65 ans souffrant d’une ALD (affection de longue durée) ou ceux polymédiqués (plus de 5 médicaments) de plus de 75 ans. Cet accompagnement est dispensé par les pharmaciens d’officine dans le but de lutter contre la iatrogénie médicamenteuse et de répondre à toutes les questions des patients.
- Qui le réalise ? : le pharmacien d’officine
- Qui le prescrit ? : le médecin traitant
- Quels objectifs ? : aider à l’observance – prévenir l’iatrogénie – engager une désescalade thérapeutique
- Qui en est destinataire ? : le médecin traitant et le patient dans son DMP
- Est-ce gratuit ? Pris en charge totalement par l’Assurance maladie
Pour en savoir plus : https://pharmaprat.fr/fiches_pratiques/ bilan-partage-de-medication/
Formation renforcée des professionnels de santé (compétences comportementales et numériques)
C’est manifestement sur ce chapitre qu’il y a le plus d’efforts à faire et que l’on peut espérer un réel changement de comportements des acteurs professionnels vis-à-vis de leur relation avec les patients. Mais cela nécessite du temps : le temps de la formation certes, mais aussi le temps de l’évolution des enseignants, les étudiants reproduisant le plus souvent les attitudes de leurs maîtres et patrons.
La voie de la formation continue, le fameux développement professionnel continu (DPC) pourrait être une opportunité, à condition que les conseils nationaux professionnels des différentes spécialités et professions (CNP) mettent cet objectif comme prioritaire dans leurs référentiels, que ce soit dans l’axe 2 de la certification périodique (renforcer la qualité des pratiques professionnelles) ou dans l’axe 3 (améliorer la relation avec les patients).
Inscription de l’observance comme indicateur de performance dans les parcours de soins et les outils de régulation des professionnels
Quant à l’inscription dans un dispositif de valorisation de santé publique de l’activité professionnelle, comme les ROSP (Résultats sur objectifs de santé publique), il y a peu de chance que les syndicats professionnels acceptent d’endosser la responsabilité de la (mauvaise) volonté de leurs patients et pourtant comme l’écrivaient les rapporteurs de l’IGAS cités plus haut : « L’observance est au fond un marqueur de la qualité de la relation médecin-malade… ».
Démarche de co-construction des politiques de santé publique avec les associations de patients et les sociétés savantes
Reste donc comme axe d’amélioration « une perspective patient » reposant sur une amélioration de l’information transmise par les associations de patients, à partir du travail scientifique fait par les sociétés savantes et la Haute Autorité de Santé, lorsque les recommandations existent.
C’est à partir de ces corpus et de ces consensus scientifiques que l’argumentation de l’utilité des traitements doit être établie. Seule une transparence loyale, complète et équilibrée permettra aux patients d’adhérer avec le moins de réserves possible à la contrainte de suivre un traitement quotidien plus ou moins bien supporté.
Le rôle des patients experts ou partenaires bénévoles des associations est de première importance, car ils partagent la même expérience, mais ont été formés pour en comprendre les modes d’action, leurs inconvénients, mais surtout leurs avantages.
Conclusion
Les bénéfices potentiels économiques, sanitaires et sociaux de l’adhésion aux traitements, aussi bien médicamenteux que non médicamenteux, se chiffrent en milliards d’euros et de dizaines de milliers de vies sauvées annuellement, du fait du suivi d’un traitement de prévention secondaire et tertiaire efficace.
À un moment politique où les mots de pertinence et de prévention sont sur toutes les lèvres, l’adhésion aux traitements devrait faire partie des enjeux prioritaires au même titre que les dépistages et les vaccinations, et mériter de véritables plans d’action de santé publique à destination des patients avec l’aide de la puissance publique et de l’Assurance maladie, renforcée par celle des assureurs complémentaires.
Cependant, ce sont les médecins prescripteurs et les pharmaciens d’officine qui sont en première ligne pour accompagner leurs patients dans la prévention et le repérage d’une mauvaise adhésion thérapeutique. Cet accompagnement peut être relayé par les associations de patients sur le terrain à condition d’une meilleure coordination avec les organisations territoriales de santé comme les CPTS, les MSP, les centres de santé et peut-être demain les maisons France Santé.
Dr Jean-François Thébaut
Ancien membre du collège de la Haute Autorité de Santé,
Vice-président de la Fédération française des diabétiques, PARIS
Président fondateur Xperitis SASU.
Conseiller scientifique HCAAM.
Vice président de la Fédération française des diabétiques.
Intervenant (articles et congrès) comme expert pour les laboratoires Amgen, Bayer, BI Pharma, AstraZeneca, Sanofi, GSK
Références
- OMS. Adherence to long-term therapies: Evidence for action. Genève, 2003.
- Argentieri MA, Amin N, Nevado-Holgado AJ et coll. Integrating the environmental and genetic architectures of aging and mortality. Nature Medicine, 2025; 31: 1016–1025
- EuroHealthNet ; Centre for Health Equity Analytics (CHAIN). Social inequalities in health in the EU : Summary report. Bruxelles, EuroHealthNet, 2025.https://eurohealthnet.eu/publication/social-inequalities-in-health-in-the-eu/
- Porter M. What is value in health care? N Engl J Med, 2010; 363: 2477–2481.
- Lopez A, Compagnon C, Inspection générale des affaires sociales (IGAS). Pertinence et efficacité des outils de politique publique visant à favoriser l’observance (Rapport n° 2015- 037R). Paris, IGAS, 2015.https://igas.gouv.fr/sites/igas/files/files-spip/pdf/2015-037R_Pertinence_et_efficacite_des_outils_de_politique_publique2_.pdf
- Khan R, Socha-Dietrich K. Investing in medication adherence improves health outcomes and health system efficiency: adherence to medicines for diabetes, hypertension, and hyperlipidaemia. Paris, OECD Publishing, 2018.
- Laufs U, Rettig-Ewen V, Böhm M. Strategies to improve drug adherence. European Heart Journal, 2011; 32: 264-268.Argentieri MA, Amin N, Nevado-Holgado AJ et coll. Integrating the environmental and genetic architectures of aging and mortality. Nature Medicine, 2025; 31: 1016–1025
- CRIP, IMS Health. Améliorer l’observance : traiter mieux et moins cher. Paris, CRIP, 2014.https://crip-pharma.fr/wp-content/uploads/2014/11/BrochureObservance-imprim1.pdf
- Girerd X. 2011, « annus horribilis pour l’HTA ! » HTA-Info, n° 31, décembre 2011.https://www.sfhta.eu/wp-content/uploads/2012/08/HTA-INFO-HD31-Web.pdf1
- Assurance Maladie. Bilan partagé de médication – entretien de suivi d’observance. Paris, Assurance Maladie, 2020.www.ameli.fr/sites/default/files/Documents/506_BPM_formulaire_suivi_observance.pdf
- Haute Autorité de Santé (HAS). Prendre en charge une personne âgée polypathologique en soins primaires. Paris, HAS, 2015.https://www.has-sante.fr/upload/docs/application/pdf/2015-04/fiche_parcours_polypathologie_du_sujet_age.pdf
- Arrêté du 9 mars 2018 portant approbation de l’avenant 12 à la convention nationale du 4 mai 2012 organisant les rapports entre les pharmaciens titulaires d’officine et l’assurance maladie. Journal officiel de la République française, n° 0063, 16 mars 2018, texte n° 31, NOR : SSAS1807886A.https://www.legifrance.gouv.fr/jorf/id/JORFTEXT000036711358
- Blanc A. Bilan partagé de médication : faut-il croire à ce dispositif ? Le Moniteur des Pharmacies, 11 mars 2024.https://www.lemoniteurdespharmacies.fr/nouvelles-missions/entretiens-et-bilans/bilan-partage-de-medication-faut-il-croire-a-ce-dispositive
- https://www.medissimo.fr/kimed/


